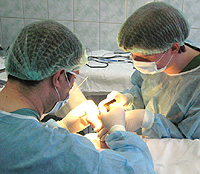
การปลูกถ่ายไขกระดูกจะดำเนินการในการรักษาโรคโลหิตวิทยาและโรคมะเร็งวิทยา. ผลดีเมื่อการปลูกถ่ายไขกระดูกในผู้ป่วยที่มีอาการภูมิคุ้มกันบกพร่องรุนแรง. การปลูกถ่ายเซลล์ gemopoietic ดำเนินการระหว่างการปลูกถ่าย.
เนื้อหา
แนวคิดสำหรับการปลูกถ่ายไขกระดูก
 การปลูกถ่ายไขกระดูกจะใช้ในการรักษาโรคโลหิตวิทยาฝายเกลื้อนและทางพันธุกรรมมากมายรวมถึงโรคมะเร็งเม็ดเลือดขาวที่คมชัดและเรื้อรัง, มะเร็งต่อมน้ำเหลือง, จำนวนของเนื้องอก, โรคโลหิตจาง, neuroblastoma, การผสมผสานอย่างรุนแรง.
การปลูกถ่ายไขกระดูกจะใช้ในการรักษาโรคโลหิตวิทยาฝายเกลื้อนและทางพันธุกรรมมากมายรวมถึงโรคมะเร็งเม็ดเลือดขาวที่คมชัดและเรื้อรัง, มะเร็งต่อมน้ำเหลือง, จำนวนของเนื้องอก, โรคโลหิตจาง, neuroblastoma, การผสมผสานอย่างรุนแรง.
การปลูกถ่ายไขกระดูก - เนื้อเยื่อการปลูกถ่ายไขกระดูกซึ่งมีเซลล์ก่อตัวขึ้นถึง 1% และเซลล์ขององศาที่แตกต่างกันของวุฒิภาวะ.
ผู้ป่วยจะถูกปลูกถ่ายโดยเซลล์ต้นกำเนิดของเม็ดเลือดซึ่งในบุคคลที่มีสุขภาพอยู่ในไขกระดูก - ผ้าเม็ดเลือดที่วางไว้ในกระดูกของโครงกระดูก. ไขกระดูกส่วนใหญ่มีอยู่ในกระดูกอุ้งเชิงกรานหน้าอกและกระดูกสันหลัง.
เซลล์ต้นกำเนิดของเม็ดเลือดเป็นรุ่นก่อนของเซลล์เม็ดเลือดและภูมิคุ้มกันทั้งหมดในร่างกาย. การถูกโอนไปยังผู้ป่วยแม้ในปริมาณน้อยเซลล์ต้นกำเนิดโลหิตสามารถฟื้นฟูการก่อตัวของเลือดและภูมิคุ้มกันได้อย่างเต็มที่.
การปลูกถ่ายไขกระดูกเป็นขั้นตอนที่ช่วยให้การรักษามะเร็งที่มีปริมาณสูงมากซึ่งเป็นหลักสารเคมีบำบัด แต่บางครั้งรังสีกัมมันตภาพรังสี. เนื่องจากการรักษาเช่นนี้ทำลายไขกระดูกอย่างต่อเนื่องมันเป็นหลักการที่ไม่สามารถทำได้เพราะร่างกายสูญเสียความสามารถที่สำคัญในการผลิตเซลล์เม็ดเลือด. อย่างไรก็ตามหากหลังการรักษาในร่างกายแนะนำไขกระดูกที่ดีต่อสุขภาพการเปลี่ยนไขกระดูกและการฟื้นฟูความสามารถในการรักษา. ดังนั้นการปลูกถ่ายไขกระดูกจึงอนุญาตให้มีการรักษาด้วยปริมาณสูงในการรักษาโรคมะเร็งโดยเฉพาะเมื่อปริมาณที่ต่ำกว่าไม่มีอำนาจ.
ประเภทของการปลูกถ่ายไขกระดูก
การปลูกถ่ายสองประเภท:
- การปลูกถ่ายอัลโลเจน (ไขกระดูกบริจาค)
- การปลูกถ่ายกลางแจ้ง (การปลูกถ่ายเซลล์เม็ดเลือด)
การปลูกถ่ายกลางแจ้งไม่ใช่หนึ่งในความรู้สึกที่แท้จริงของคำและบางครั้งเรียกว่าการปลูกถ่ายไขกระดูกหรือเซลล์ต้นกำเนิด. ด้วยการปลูกถ่าย allogeneic ผู้บริจาคควรเข้ากันได้กับผู้ป่วยที่มี Antigen เลือด HLA. ในกรณีที่มีความเข้ากันได้ไม่สมบูรณ์ของผู้บริจาคและผู้ป่วยความเสี่ยงของภาวะแทรกซ้อนหลังจากขั้นตอนการปลูกถ่ายไขกระดูกเพิ่มขึ้นอย่างมีนัยสำคัญ.
วัตถุประสงค์ของการกำจัดไขกระดูกคือการได้รับรุ่นก่อน (เซลล์ต้นกำเนิด) ที่มีอยู่ในนั้นซึ่งในกระบวนการของการพัฒนาจะถูกแปลงเป็นส่วนประกอบเลือดต่าง ๆ. ก่อนที่จะเริ่มการรักษาอย่างเข้มข้นใด ๆ ไขกระดูกจะถูกลบออกจากกระดูกโคนขาของผู้ป่วยหรือผู้บริจาคหลังจากนั้นพวกเขาจะถูกแช่แข็งและเก็บไว้ก่อนใช้. สิ่งนี้เรียกว่าการสกัด. ต่อมาหลังจากเสร็จสิ้นการทำเคมีบำบัดร่วมกับหรือไม่มีรังสีบำบัดไขกระดูกได้รับการแนะนำให้กลับไปที่วิธีการหยดร่างกายเช่นการถ่ายเลือด. สมองไหลเวียนในร่างกายที่มีการไหลเวียนของเลือดและในที่สุดก็ตั้งอยู่ในฟันผุของกระดูกซึ่งการเติบโตของมันเริ่มต้นขึ้นและกระบวนการก่อตัวเลือดจะต่ออายุ. หากทุกอย่างเป็นไปด้วยดีสมองจะถูกแนบและฟื้นตัวของผู้ป่วย.
บ่งชี้สำหรับการปลูกถ่ายไขกระดูก:
- โรค oncohematological (มะเร็งเม็ดเลือดขาว, มะเร็งต่อมน้ำเหลือง, plasmocyte, myelodisplasia, myelofibrosis ฯลฯ.)
- โรคเลือดที่ไม่ใช่ tauchery (ตัวอย่างเช่นโรคโลหิตจาง aplastic รุนแรง)
- เนื้องอกที่เป็นของแข็งมากมาย
- โรคทางพันธุกรรมของระบบภูมิคุ้มกัน (ตัวอย่างเช่นภูมิคุ้มกันบกพร่อง), การเผาผลาญ (เช่นโรคการสะสม), ระบบเลือด (เช่นธาลัสซีเมีย)
ภาวะแทรกซ้อนของการปลูกถ่ายไขกระดูก
แต่ภัยคุกคามสองประการคือการฟื้นตัว. สิ่งแรกคือความสามารถในการปฏิเสธโดยสิ่งมีชีวิตของการปลูกถ่าย. เพื่อที่สิ่งนี้จะไม่เกิดขึ้นความต้านทานการป้องกันของร่างกายถูกระงับโดยยาที่ทรงพลัง. การคุกคามที่สองคือสองสามเดือนหลังการผ่าตัดร่างกายของผู้ป่วยเกือบจะถูกลิดรอนของระบบภูมิคุ้มกัน. การติดเชื้อเพียงเล็กน้อยอาจกลายเป็นอันตรายถึงชีวิตได้. เพื่อหลีกเลี่ยงการติดเชื้อผู้ป่วยจะถูกวางไว้ในวอร์ดพิเศษที่มีมาตรการพิเศษของการป้องกันมันถูกแยกออกจากโลกภายนอก.
แม้หลังจากออกจากโรงพยาบาลการสังเกตอย่างระมัดระวังถูกติดตั้งอยู่เบื้องหลังผู้ป่วยและต้องเข้าร่วมการตรวจสอบเป็นประจำ. ในการฟื้นตัวตามปกติของระบบภูมิคุ้มกันหลังจากการปลูกถ่ายไปประมาณหนึ่งปี แต่ถ้าผู้ป่วยแย่ลงก็อาจจำเป็นต้องเข้าโรงพยาบาลอีกครั้ง.