การดำเนินการส่องกล้องมักใช้ในนรีเวชวิทยาในการรักษาโรคท่อมดลูกต่าง ๆ รังไข่และมดลูก. ข้อดีของการดำเนินการนี้คือการบาดเจ็บต่ำและการฟื้นตัวอย่างรวดเร็ว. ในการรักษาโรคที่ใช้วิธีนี้?
เนื้อหา
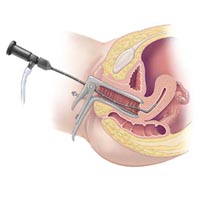 การทำหมันเป็นการดำเนินการครั้งแรกที่ดำเนินการส่องกล้อง. ด้วยการดำเนินการนี้ท่อมดลูกตัดกันหรือถูกครอบงำด้วยกระแสสองขั้วแล้วตัดกัน. การคุมกำเนิดชนิดนี้ได้รับการยอมรับว่าเป็นที่น่าเชื่อถือที่สุด แต่น่าเสียดายที่กลับไม่ได้ดังนั้นจึงดำเนินการโดยผู้ป่วยอายุมากกว่า 35 ปีมีเด็กอย่างน้อย 2 คนแล้ว.
การทำหมันเป็นการดำเนินการครั้งแรกที่ดำเนินการส่องกล้อง. ด้วยการดำเนินการนี้ท่อมดลูกตัดกันหรือถูกครอบงำด้วยกระแสสองขั้วแล้วตัดกัน. การคุมกำเนิดชนิดนี้ได้รับการยอมรับว่าเป็นที่น่าเชื่อถือที่สุด แต่น่าเสียดายที่กลับไม่ได้ดังนั้นจึงดำเนินการโดยผู้ป่วยอายุมากกว่า 35 ปีมีเด็กอย่างน้อย 2 คนแล้ว.
การตั้งครรภ์นอกมดลูก - 98% การตั้งครรภ์ท่อนี้. ซึ่งหมายความว่าไข่ของทารกในครรภ์ตั้งอยู่ในท่อเรือใบ. การตั้งครรภ์นอกมดลูกหมายถึงรัฐที่คุกคามในการมีเลือดออกภายในช่องท้องดังนั้นจึงจำเป็นต้องดำเนินการและเร่งด่วน. ในการดำเนินงานเกี่ยวกับการตั้งครรภ์ท่อ 2 เทคนิคหลักถูกนำไปใช้ - เมื่อท่อแรกกำลังตัดอยู่ไข่ผลไม้จะถูกลบออกจากลูเมนของท่อท่อจะถูกทิ้งไว้ในจุดที่. ด้วยรุ่นที่แตกต่างกันท่อจะถูกลบออกทันทีโดยไม่คำนึงถึงเวลาของการตั้งครรภ์ของท่อที่ตรวจพบเชื่อว่าท่อมีความประหลาดใจอยู่แล้วและการตั้งครรภ์ครั้งต่อไปจะได้เลือกอีกครั้ง.
แหลมรอบท่อมดลูก (peritabar spikes) - coogulate ด้วยคีมไฟฟ้า (coalulator bipolar) แล้วผ่ากับกรรไกร. SPIKES ดังกล่าวคือหลังจากการถ่ายโอนการดำเนินงาน (หลังจากราคาแพง - ใน 90 - 95% ของกรณีหลังจาก laparoscopy - ไม่ค่อยมี) หลังจากการติดเชื้อทางเพศสัมพันธ์ใน Chlamydia หลัก. กระบวนการความปลอดภัย - ปัจจัยที่พบบ่อยที่สุดของการมีบุตรยากและเรียกว่าท่อและปัจจัยทางช่องท้องในภาวะมีบุตรยาก.
การละเมิดของ Patency ของท่อมดลูก - ปัจจัยสำคัญในการมีบุตรยาก. การดำเนินงานได้รับการยืนยันโดยการส่งโซลูชันสีฟ้าสดใสผ่านท่อ. ด้วยภูมิทัศน์ของการตายของท่อมดลูกตั้งอยู่ใกล้รังไข่จะดำเนินการโดยความช่วยเหลือของการส่องกล้องเพื่อเรียกคืน Pipence Patency ค่อนข้างมักจะนำไปสู่การตั้งครรภ์ (ตามข้อมูลบางอย่าง - มากถึง 30% ของกรณีที่มีกาวที่ไม่ได้เลือก กระบวนการ).
hydrosalpinx - การสะสมของเหลวในโพรงของท่อซึ่งหลุมด้านนอกถูกปิดผนึก - «ทางออก», ในกรณีนี้ท่อกลายเป็นถุงที่มีของเหลวซึ่งเป็นสภาพแวดล้อมที่เหมาะสำหรับการพัฒนาแบคทีเรีย. ท่อที่ได้รับผลกระทบไม่ทำงานเป็นอันตรายสำหรับผู้ป่วยเนื่องจากสามารถทำให้เกิดความตื่นเต้นที่จะบิดซึ่งจะทำให้เกิดอาการปวดที่คมชัดป้องกันการโจมตีของการตั้งครรภ์และยังแย่ลงคุณภาพของเยื่อบุโพรงมดลูก. ดังนั้นท่อมดลูกดังกล่าวจึงขึ้นอยู่กับการกำจัดการส่องกล้อง.
การผ่าตัดส่องกล้อง
รังไข่ยังเป็นวัตถุคลาสสิกของการสัมผัสกับการส่องกล้อง.
ซีสต์รังไข่แบ่งออกเป็นหน้าที่ (ร่างกาย follicular หรือสีเหลือง) ซึ่งใช้เองเป็นเวลาหลายเดือนและอินทรีย์ซึ่งจำเป็นต้องถูกลบเนื่องจากซีสต์เหล่านี้สามารถเติบโตได้มันเป็นไปได้ที่จะบิดรังไข่ขยายที่ค่าใช้จ่าย ซีสต์, การแบ่งถุงเป็นไปได้, การละเมิดปริมาณเลือดไปยังถุงที่เป็นไปได้, การเกิดใหม่ของซีสต์. ด้วย Laparoscopy พยายามกีดกันถุงจากแคปซูลในขณะที่ยังคงรักษาเนื้อเยื่อรังไข่.
บิดรังไข่ - เป็นไปได้เนื่องจากรังไข่มีความยาว «ขา», นั่นคือการรวมกลุ่มที่ติดอยู่กับผนังเชิงกราน. เมื่อปริมาณเลือดรังไข่ลดลงอย่างรวดเร็วเนื่องจากสารโภชนาการถูกรบกวนกลุ่มอาการที่เรียกว่าเกิดขึ้น «หน้าท้องเฉียบพลัน» - ปวดเฉียบพลันที่เป็นพื้นที่สำหรับโรงพยาบาลฉุกเฉินและการดำเนินงาน.
apoplex, I.e. มีเลือดออกจากรังไข่มักจะเกิดขึ้นในช่วงกลางของรอบ - ในช่วงการตกไข่ในขณะที่มีอาการปวดที่คมชัดในช่องท้องส่วนล่างซึ่งผู้ป่วยเข้าโรงพยาบาลและดำเนินการ - รังไข่หรือ coogulate สถานที่ของเลือดออก.
ซินโดรมรังไข่ Polycystic (SPKI) อธิบายโดย Matte และ Leventula ในยุค 30 ของศตวรรษที่ยี่สิบ. สัญญาณคลาสสิก - ขาดการมีประจำเดือนหรือมีประจำเดือนผิดปกติจากช่วงเวลาของการปรากฏตัวน้ำหนักเกินการเจริญเติบโตของเส้นผมส่วนเกิน. หนึ่งในเหตุผลที่พบบ่อยที่สุดสำหรับภาวะมีบุตรยาก. ในเวลาเดียวกันกลุ่มอาการของรังไข่มีขนาดใหญ่รอบที่มีแคปซูลหนาความหลากหลายของรูขุมขนาดเล็ก.
Laparoscopy เป็นวิธีการที่ได้รับการยอมรับในการรักษาภาวะมีบุตรยากในผู้ป่วยที่มีการรักษาแบบอนุรักษ์นิยมที่ไม่สำเร็จ. มีเทคนิคการรักษาด้วยการส่องกล้องจำนวนมาก. วิธีการคลาสสิกรวมถึงการผ่าตัดรูปลิ่มในขณะที่จากรังไข่ของแกนยาวภาคมีลักษณะคล้ายกับแตงโม. เมื่อเร็ว ๆ นี้ใช้เทคนิคที่อ่อนโยนมากขึ้นเช่นการแข็งตัวของจุดของพื้นผิวรังไข่ (การแข็งตัวของ monopolar ของแคปซูล) หลังจากที่จุดยังคงอยู่บนพื้นผิวของรังไข่ลดความหนาแน่นของแคปซูล. หลังจากการดำเนินการดังกล่าวเป็นเวลาหลายเดือนผู้ป่วยส่วนใหญ่มีการตกไข่. ในเวลานี้เรียกว่า «ช่วงเวลาที่ชัดเจน», การรักษาภาวะมีบุตรยากอย่างเข้มข้นจะดำเนินการ. ในกรณีที่มีการรักษาภาวะมีบุตรยากไม่สำเร็จในช่วงเวลานี้ผู้ป่วยแนะนำในการปฏิสนธินอกมลทิน.
laparoscopy ระหว่างการดำเนินการในมดลูก
Mioma Uterus - เนื้องอกในมดลูกที่ขึ้นอยู่กับฮอร์โมนอ่อนโยนซึ่งประกอบด้วยเซลล์กล้ามเนื้อเรียบเซลล์ที่เปลี่ยนแปลงของ myometrium - ชั้นหลักของมดลูก. เกิดขึ้นใน 25 - 40% ของผู้หญิงตามการศึกษาที่แตกต่างกัน. ส่วนสำคัญของโลกของ Mioma ไม่ปรากฏและถูกเปิดเผยโดยโอกาสในระหว่างการตรวจสอบป้องกัน. Mioma สามารถเป็นสาเหตุของการมีบุตรยากโดยเฉพาะอย่างยิ่งถ้า Myomas มีขนาดใหญ่พอ - มากกว่า 3-4 ซม. ด้วยขนาดของ Myoma ขนาดดังกล่าวอาจทำให้โพรงมดลูกของมดลูกแย่ลงที่สถานะของเยื่อบุโพรงมดลูกที่มีการจัดเรียงบางอย่างอาจทับเข้ากับหลอดมดลูก. นอกจากภาวะมีบุตรยากแล้วประจักษ์พยานในการกำจัดมดลูกคือ: การเติบโตอย่างรวดเร็วของ myoma, ขนาดใหญ่ของเนื้องอก, ความผิดปกติของอวัยวะใกล้เคียงตัวอย่างเช่นโรคปัสสาวะ, ท้องผูก, มีเลือดออกเนื่องจาก mioma.
ก่อนหน้านี้ก่อนการประดิษฐ์ Laparoscopy มักจะมี moma ลบมดลูกทั้งหมด. ด้วยการส่องกล้องมีโอกาสมากขึ้นที่จะถือ momectomy แบบอนุรักษ์นิยมนั่นคือลบโหนด Mioma จากความหนาของผนังมดลูกจึงออกจากมดลูกในร่างกาย. มันสำคัญมากเพราะนอกเหนือไปจากเครื่องมือของการตั้งครรภ์มดลูกดำเนินการฟังก์ชั่นของการสนับสนุนด้านล่างอุ้งเชิงกราน.
Vices สำหรับการพัฒนาของมดลูกเช่น County Uterus. บ่อยครั้งที่มีรูปแบบของมดลูกมันเป็นไปไม่ได้ที่จะดำเนินการตั้งครรภ์. การดำเนินการฟื้นฟูแบบฟอร์มมดลูกแบบคลาสสิกที่ออกแบบมาใช้งานได้สำเร็จใน Laparoscopy.